Ronflement
Le ronflement est favorisé par l’obstruction nasale, le surpoids, la consommation d’alcool le soir et la prise de somnifères.
Le plus souvent, le ronflement est bénin mais gênant par son caractère sonore pour l’entourage et le conjoint. Parfois, le ronflement peut mettre en péril la survie du couple obligeant « à faire chambre à part » et isolant progressivement le ronfleur particulièrement en cas de déplacements ou de voyages professionnels ou de détente.
Le ronflement met en danger le patient en cas d’apnées. L’apnée se traduit par une pause respiratoire secondaire au blocage de la pénétration d’air dans les poumons lors du passage au sommeil profond. Il existe alors des phases de micro-éveils empêchant le patient d’obtenir un sommeil réparateur, à l’origine d’une fatigue matinale et d’une somnolence dans la journée pouvant retentir sur les capacités d’attention au volant et sur les capacités professionnelles. Au-delà d’un certain nombre d’apnées, il existe un défaut d’oxygénation dans le sang, à l’origine d’un risque cardiaque, d’hypertension artérielle et d’infarctus du myocarde.
Le bilan est réalisé par l’ORL.
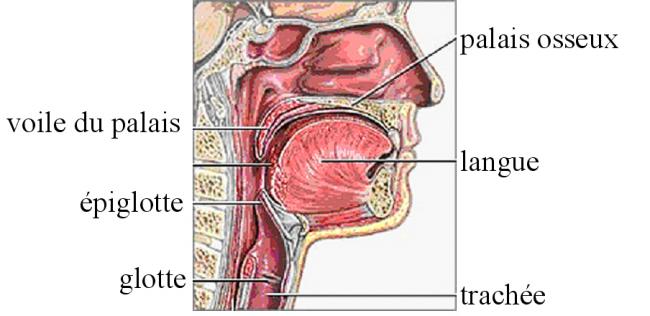
Il consiste à dépister une obstruction nasale, liée à une déviation de la cloison nasale et/ou une hypertrophie des cornets et une pathologie de la muqueuse. L’examen de la cavité buccale et de l’oropharynx identifie un voile relâché, une luette longue, recherche des reliquats d’amygdales et une hypertrophie de la base de la langue.
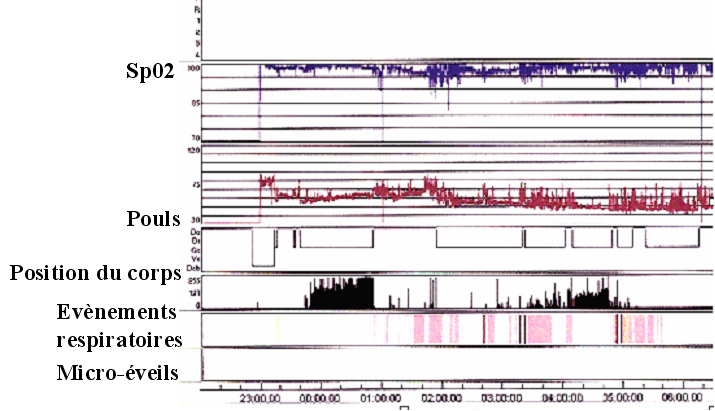
Le bilan nécessite un enregistrement polysomnographique du sommeil. L’équipe pneumologique de la clinique du Palais installe les capteurs du patient à son domicile. Le lendemain matin, l’enregistrement est récupéré puis analysé. Il comptabilise la durée et l’intensité du ronflement, le nombre de micro-éveils, la présence et le nombre d’apnées du sommeil et d'épisodes de chute du taux d'oxygène dans le sang. Il permet de définir s’il existe un réel syndrome d’apnées du sommeil.
Le traitement associe selon les indications des règles hygiénodiététiques (réduction du poids, éviction du tabac, de l’alcool, des somnifères) et un traitement chirurgical.
La prise en charge chirurgicale se porte sur:
- la correction d'une obstruction nasale dont l'objectif et de rétablir une ventilation par la bouche
- le rétablissement d'une perméabilité correcte des voies aériennes oropharyngées en corrigeant un voile du palais détendu, une luette longue et en supprimant des amygdales volumineuses ((uvulopharyngopalatoplastie +/- amygdalectomie bilatérale).
L’intervention est réalisée sous anesthésie générale. Le patient est hospitalisé la veille de l’intervention. En fin d’intervention, des antalgiques sont administrés et relayés en comprimés au domicile. L’hospitalisation est courte, le patient quitte l’établissement 24 ou 48 heures après l’intervention. L'alimentation est froide et mixée puis progressivement normalement reprise.
- en cas de syndrome d’apnées du sommeil (+ de 30 apnées par heure), une ventilation est mise en place pendant le sommeil. Elle consiste à envoyer de l’air en pression positive par le nez permettant de réduire la chute du voile du palais en position dorsale. Elle peut nécessiter au préalable la correction d'une obstruction nasale permettant d'augmenter son efficacité.